Vamos falar no post de hoje sobre a Salmonelose
A Salmonelose é uma toxinfecção alimentar que genericamente se enquadra no grupo de doenças ocasionadas pela Salmonella.

Sintomatologia
A pessoa infectada geralmente tem febre, cólicas abdominais e diarreia.
Período de duração das manifestações Clínicas
A doença usualmente dura de 4 a 7 dias, e a maioria das pessoas se recupera sem tratamento com antibiótico. Entretanto, a diarreia pode ser severa, e o paciente necessitar ser hospitalizado. Em pacientes idosos, crianças, gestantes e pessoas com sistema imune comprometido a doença pode ser mais grave. Nesses pacientes a infecção pode se disseminar através da corrente sanguínea para outros sítios e pode causar a morte, se a pessoa não for prontamente tratada com antibiótico.
Características da Salmonella
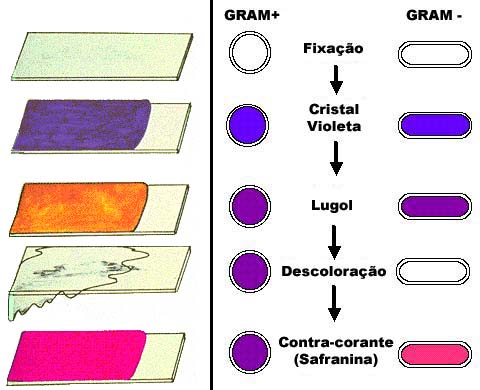
A Salmonella enterica, subespécie enterica, sorotipo Enteritidis (S. enteritidis) é um bacilo Gram negativo, móvel classificado no gênero Salmonella, pertencente à família Enterobacteriaceae. Existem atualmente 2324 sorotipos de Salmonella dos quais 1367 pertencem à subespécie entérica. Em relação aos caracteres antigênicos, possui antígeno Somático (O) e antígeno Flagelar (H), que são de grande importância para sua identificação sorológica. É frequentemente encontrada no trato intestinal de animais domésticos e selvagens, sendo muito comum em aves.
No Brasil, significativo aumento de S. enteritidis foi detectado a partir de 1993, tornando-se desde 1994, o sorotipo de Salmonella mais frequentemente isolado de casos de infecções humanas e também de materiais de origem não humana, principalmente de alimentos destinados ao consumo humano. Os sintomas iniciais da doença surgem 12 a 36 horas após a ingestão de alimento contaminado. Entretanto, as primeiras manifestações podem ser relativas às complicações crônicas da doença, como por exemplo, o surgimento de artrite duas semanas após a ingestão de leite contaminado.
Transmissão

É transmitida por alimentos contaminados e ingeridos crus ou mal cozidos. Estes alimentos são frequentemente de origem animal, sendo carne de frangos e principalmente ovos, os mais contaminados por S. enteritidis. O ovo de galinha esteve implicado na maioria dos surtos ocorridos nos EUA nas últimas décadas.
O mecanismo de transmissão através do consumo de ovos intactos, que, portanto só poderiam ter sido infectados antes da postura, só recentemente tornou-se mais claro, permitindo melhor compreensão do problema. A matéria fecal eliminada pelas aves, contendo a bactéria, pode contaminar os ovos externamente. Porém, também foi constatado que a S. enteritidis infecta os ovários de galinhas com aparência saudável, contaminando os ovos antes das cascas serem formadas (transmissão transovariana). Quando os ovos são ingeridos, insuficientemente cozidos ou crus (ex. maionese caseira) podem transmitir a infecção, ocasionando casos isolados ou surtos epidêmicos.
Diagnóstico Laboratorial
O exame laboratorial é fundamental para o diagnóstico. É feito a partir do isolamento e identificação do agente etiológico em material clínico do paciente ( coprocultura, hemocultura) e dos alimentos suspeitos de terem veiculado a infecção.
Complicações ocasionadas pela Salmonelose
Em crianças menores de um ano e especialmente recém-nascidos, idosos ou portadores de certas patologias a doença pode evoluir de forma diferente e ser bastante grave, dependendo dos órgãos atingidos. As principais complicações são artrite, cistite, meningite, endocardite, pericardite e pneumonia. Gestantes também merecem atenção especial por causa do risco para o feto.


Fonte: www.parasitologiaclinica.ufsc.br/index.php/info/.../salmonelose/

![Bactérias gram-positivas e gram-negativas. Fotos: Y_tambe / Wikimedia Commons ([1][2]) [CC-BY-SA 3.0]](http://www.infoescola.com/wp-content/uploads/2010/02/GRAM.jpg)